知りたい!最新リウマチ治療薬の種類と特徴
treatmentはじめに:関節リウマチ治療の新しい常識と目指すゴール
関節リウマチ(RA)は、主に手足の関節に炎症が起こり、痛みや腫れ、こわばりを引き起こす自己免疫疾患です。激しい痛みだけでなく、関節が破壊され、変形や機能障害に至ることもあり、患者さんの日常生活に大きな影響を及ぼします。しかし、関節リウマチの治療法は飛躍的に向上しました。早期に診断し、適切な治療を開始することで、多くの患者さんが病気の自覚症状や検査異常がほとんどない「寛解(かんかい)」という状態や、病気の活動性が十分に抑えられた「低疾患活動性」という状態を達成できるようになりました。リウマチであったことを忘れてしまうほどその良い状態を一生涯維持することが現実的な目標となっています。
日本の関節リウマチ治療における最も重要な指針の一つである「日本リウマチ学会 関節リウマチ診療ガイドライン2024」(以下、JCRガイドライン2024)に基づいて、最新の薬物治療の種類、それぞれの特徴、そして治療がどのように進められるのかについて、詳しく解説していきます。このJCRガイドライン2024は、世界中から集められた最新の医学的根拠(エビデンス)を基に、リウマチ専門医たちが議論を重ねて作成したものであり、個々の患者さんにとって最善の治療法を選択するための「道しるべ」となるものです。ガイドラインには、具体的な治療の進め方を示した治療アルゴリズムや、患者さんや一般の診療医にも分かりやすいクイックリファレンスなども含まれており、臨床現場での実用性が考慮されています。
関節リウマチ治療の最大の目標は、関節の痛みや腫れといった症状をコントロールし、病気の進行による関節破壊を食い止め、身体機能をできる限り良好な状態に保つことです。これにより、患者さんのQOL(Quality of Life:生活の質)を最大限に高め、病気であることをほとんど意識せずに、学業や仕事、趣味、家庭生活など、その人らしい日々を送れるようにすることを目指します。この目標達成のためには、患者さん自身が病気と治療について正しく理解し、積極的に治療に参加することが不可欠です。
関節リウマチ薬物治療の基本的な流れ
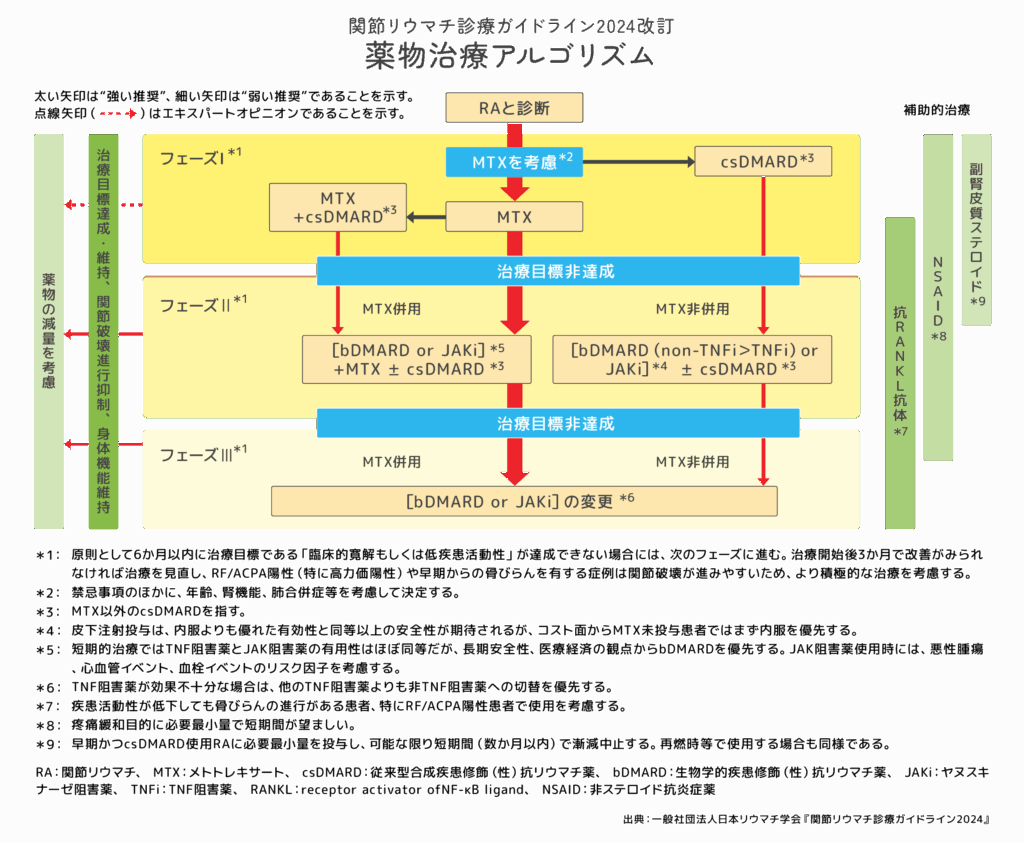
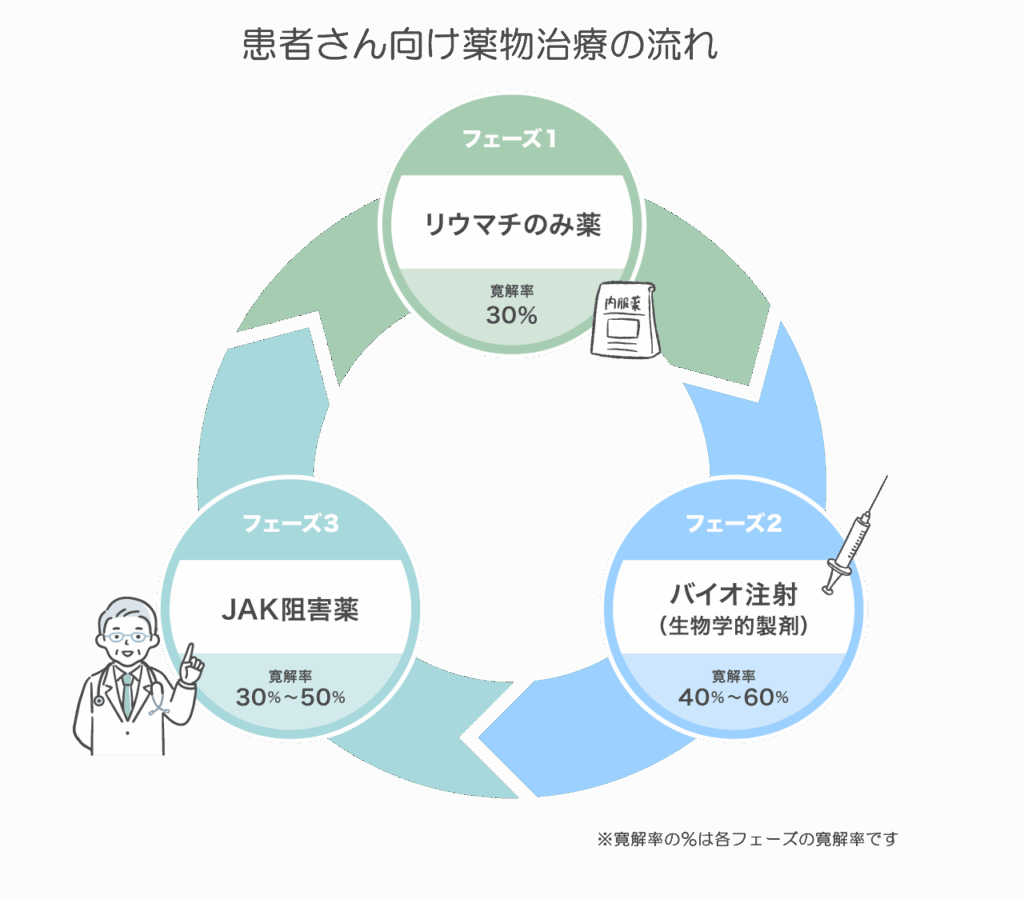
関節リウマチの薬物治療は、画一的なものではなく、病気の活動性の程度、関節破壊の進行具合、合併症の有無、そして患者さん一人ひとりの生活背景や価値観などを総合的に考慮して、患者さんと一緒に治療方針を決めて段階的に進められます。JCRガイドライン2024では、主に以下の3つのフェーズ(段階)に分けられた治療戦略が推奨されています。この基本的な流れは、以前のガイドラインから引き継がれているものですが、各フェーズで使用される薬剤の選択肢や位置づけは、新しい知見に基づいて更新されています。
- フェーズ1(第一段階): 関節リウマチと診断されたら、まず抗リウマチ薬(DMARDs: Disease-Modifying Anti-Rheumatic Drugs)による治療を開始します。この中でも、特にメトトレキサート(MTX)が中心的な役割を果たします。
- フェーズ2(第二段階): フェーズ1の治療、主にMTXを十分量・十分期間使用しても効果が不十分な場合に、次のステップとして生物学的製剤(bDMARDs)またはJAK(ジャック)阻害薬の使用を検討します。特筆すべき点として、JCRガイドライン2024では、安全性や長期的なデータなどを考慮し、生物学的製剤をJAK阻害薬よりも優先して考慮することが明記されました。以前のガイドラインでは両者がより同等に近い位置づけで考慮されていた可能性と比較して、治療選択における重要な指針の変更点と言えます。この変更は、これまでに蓄積された各薬剤群の有効性や安全性に関するデータを総合的に評価した結果を反映して、より安全面を重視していると考えられます。
これを受けてクリニックでは生物学的製剤(バイオ)を主に使うことにしております。 - フェーズ3(第三段階): フェーズ2で使用した生物学的製剤(またはJAK阻害薬)で期待した効果が得られない場合や、副作用のために治療の継続が困難になった場合には、JAK阻害薬や作用機序の異なる他の生物学的製剤への変更を検討します。
クリニックでは主にJAK阻害薬を導入する段階と考えています。
薬物治療における当面の目標は、原則として治療開始から6ヶ月以内に「寛解」または「低疾患活動性」を達成することとされています。そして、治療効果の評価はより早期に行われ、例えば治療開始後3ヶ月の時点で患者さんの自覚症状や関節エコーでの滑膜炎に十分な改善が見られない場合には、治療内容の見直しを行います。このような、明確な目標を設定し(Treat to Target)、定期的に治療効果を評価しながら治療法を調整していくという考え方は、関節リウマチ治療における世界の潮流であり、より良い治療成績に繋がることが期待されます。この「治療目標達成に向けた治療(Treat to Target)」戦略は、関節リウマチの治療が一度決めたら終わりではなく、患者さんの状態に合わせて柔軟に調整していく動的なプロセスであることを意味しています。患者さん自身も、ご自身の治療目標や現在の状態を医師と共有し、治療方針の決定に積極的に関わることが重要です。
治療薬の選択と進め方:医師との連携が鍵
関節リウマチの治療薬には多くの選択肢があり、それぞれに特徴、効果、そして注意すべき副作用があります。どの薬剤を選択し、どのように治療を進めていくかは、患者さんの状態や希望を考慮し、経験豊富なリウマチ専門医と十分に話し合って決定することが最も重要です。
JCRガイドライン2024における生物学的製剤とJAK阻害薬の位置づけ
メトトレキサート(MTX)を中心とした第一段階の治療で効果が不十分であった場合の第二段階の治療選択肢として、生物学的製剤(bDMARDs)とJAK阻害薬(JAKi)が挙げられます。
前述の通り、JCRガイドライン2024では、このフェーズにおいて、bDMARDsの使用がJAKiよりも優先して推奨されることになりました。この推奨は、現時点までに集積された有効性、安全性(特に長期的な安全性)、費用対効果、そして実臨床での使用経験などを総合的に評価した結果です。リウマチ専門医が患者さんにより安全で確実性の高い治療を提供するための指針です。
しかし、この「優先推奨」は絶対的なものではなく、画一的にすべての患者さんに適用されるわけではありません。個々の患者さんの病状の特性(例:特定の合併症の有無、関節外症状の重症度)、ライフスタイル(例:注射への抵抗感、通院頻度の希望)、併存疾患、そして何よりも患者さん自身の価値観や治療に対する希望などを総合的に勘案し、医師と患者さんが共同で意思決定(Shared Decision Making)を行うプロセスを経て、最終的に最適な薬剤が選択されます。このガイドラインの推奨は強力な指針ではありますが、個別の状況に応じた柔軟な対応の余地を残している点が重要です。
個々の状態に応じた治療薬の選択
関節リウマチの治療薬を選択する際には、非常に多くの要因が考慮されます。以下に主なものを挙げます。
- 病気の活動性や進行度、罹病期間: 病勢が非常に強い場合や、すでに関節破壊が進行している場合には、第一段階で生物学的製剤(ヒュミラ・シムジア)を導入するなどより強力な薬剤が早期から検討されることがあります。
- 関節外症状の有無: 関節リウマチは関節だけでなく、肺(間質性肺炎など)、眼、皮膚、血管など、全身に症状が現れることがあります。これらの症状の有無や程度も薬剤選択に影響します。
- 合併症の有無: 感染症(特に結核やB型肝炎の既往・キャリア)、心疾患、腎機能障害、肝機能障害、糖尿病、悪性腫瘍の既往など、他の病気を持っている場合は、使用できる薬剤が制限されたり、特に慎重な管理が必要になったりします。
- 妊娠・授乳の希望: 妊娠中や授乳中は使用できない薬剤が多く、近い将来妊娠を希望する場合には、胎児への影響が少ないとされる薬剤(例:セルトリズマブ ペゴルやエタネルセプトなど)を選択したり、計画的な休薬が必要になったりします。
- 投与経路の希望: 注射薬(点滴、皮下注射(自己注射を含む))に対する抵抗感の有無や、経口薬(飲み薬)への希望も重要な選択基準です。
- ライフスタイル: 通院頻度、仕事や学業への影響、自己注射の可否なども考慮されます。
- 薬剤費と経済的負担: 生物学的製剤やJAK阻害薬は高価な薬剤が多いため、経済的な側面も無視できません。高額医療費制度や身体障害者手帳の申請など公的扶助についてもご相談ください。
例えば、感染症のリスクが特に高いと考えられる患者さんには、他の生物学的製剤とは作用機序が異なるT細胞共刺激調節薬のアバタセプトが選択肢の一つとして考慮されることがあります。また、日本リウマチ学会のガイドラインでは、推奨の強さとして「強い推奨」と「弱い推奨(条件付き推奨)」が示されることがあります。「弱い推奨」だからといって効果が劣るわけではなく、特定の条件を満たす患者さんにとっては、それがより良い治療選択肢となる場合があることを理解しておくことも大切です。
このように、リウマチ治療の薬剤選択は、まさにオーダーメイド医療であり、多くの情報を基に総合的に判断されます。この複雑な意思決定プロセスにおいては、医師と患者さんとの間の良好なコミュニケーションと信頼関係が不可欠です。患者さん自身がご自身の状態や希望を正確に伝え、医師からの説明を十分に理解し、共に治療方針を決定していく姿勢が大切です。
治療効果の評価と治療変更のタイミング
治療を開始したら、その効果を3か月ごとに定期的に評価し、必要に応じて治療法を調整していくことが重要です。薬剤による副作用などの早期発見のためには1(~2)ヶ月毎の採血が必要です。
治療効果の評価は、以下のような項目を組み合わせて総合的に行われます。
- 自覚症状: 関節の痛み、腫れ、朝のこわばりの程度や持続時間、日常生活での支障の度合いなど。
- 診察所見: 医師による関節の腫れや圧痛(押したときの痛み)のある関節の数の評価。
- 血液検査: CRP(C反応性タンパク)や血沈(赤沈:赤血球沈降速度)といった炎症反応の指標、MMP-3(マトリックスメタロプロテアーゼ3)といった関節破壊のマーカーなど。
- 画像検査: 関節のX線(レントゲン)検査で骨びらんや関節裂隙狭小化の進行度を評価したり、関節超音波(エコー)検査やMRI検査で滑膜炎の程度や早期の骨変化を評価したりします。
- 疾患活動性評価指標: 上記の項目を組み合わせて点数化したDAS28(ダス28)などの客観的な評価指標も用いられ、治療目標である「寛解」や「低疾患活動性」の達成度を判断します。
治療開始後、通常は1ヶ月から3ヶ月ごとにこれらの評価を行い、治療効果を判定します。そして、原則として6ヶ月以内に治療目標(寛解または低疾患活動性)を達成できない場合や、副作用のために治療の継続が難しい場合には、薬剤の増量(可能な場合)、他の薬剤への変更、あるいは薬剤の追加などを検討します。
特に、ある薬剤で効果が不十分だった場合に次の薬剤を選択する際には、作用機序の異なる薬剤への変更が考慮されることが一般的です。例えば、第一選択の生物学的製剤としてTNF阻害薬を使用し、それで効果が不十分だった場合には、IL-6阻害薬やT細胞共刺激調節薬、あるいはJAK阻害薬など、TNF阻害とは異なるメカニズムで作用する薬剤への切り替えが優先されることがあります。これは、関節リウマチの病態が単一のメカニズムで説明できるものではなく、患者さんによって炎症を引き起こす主要な経路が異なることを考慮した、合理的な戦略です。このように、第二段階から第三段階では寛解にならない場合には炎症のターゲットを抑えられるまで薬剤を変更していくと、治療抵抗性の患者さんでも寛解を得られる可能性が高くなります。
最新治療を理解し、前向きに取り組むために
関節リウマチの治療は、この20年程の間に目覚ましい進歩を遂げました。かつては進行性の関節破壊をくい止めることが難しかった時代もありましたが、メトトレキサートを治療の基本とし、さらに生物学的製剤やJAK阻害薬といった新しい作用機序を持つ薬剤が次々と登場したことで、現在では多くの患者さんが「寛解」や「低疾患活動性」という高い治療目標を達成し、関節機能の温存と良好なQOLの維持が可能になっています。
クリニックでの寛解率は約80%で年々向上しつつあります。
最新の治療法や薬剤について正しい知識を持つことは、ご自身の病状や治療について医師と深く話し合い、十分に納得した上で治療を進めていくために非常に重要です。関節リウマチは、多くの場合、長く付き合っていく必要のある慢性疾患ですが、適切な治療を早期から開始し、根気強く継続することで、病状を良好にコントロールし、学業、仕事、趣味、家庭生活など、その人らしい生活を送ることが十分に可能です。
この進歩した治療の恩恵を最大限に受けるためには、患者さん自身が治療の主体であるという意識を持つことが大切です。ご自身の治療目標を医師と共有し、治療の選択肢について理解を深め、日々の体調変化や副作用の兆候に注意を払い、定期的な受診と検査を欠かさないこと。これらが、より良い治療結果に繋がります。
治療を進める中で、分からないことや不安なこと、困っていることがあれば、決して一人で抱え込まず、遠慮なく主治医や看護師、薬剤師などの医療スタッフに相談してください。医療者は、患者さんが安心して治療に臨めるよう、常にサポートする存在です。患者さんと医療者が信頼関係を築き、情報を共有し、まさに「二人三脚」で治療に取り組んでいくことが、関節リウマチという病気と向き合い、より豊かな人生を送るための鍵となるでしょう。この情報が、皆様のより良い治療選択の一助となることを願っています。